 01 Oct 2014
01 Oct 2014
Diez claves sobre la vasectomía
La vasectomía es la técnica quirúrgica de urología más extendida en España, superando los 70.000 pacientes anuales. No obstante y pese a ser la opción anticonceptiva masculina permanente más empleada en el país, sigue existiendo un importante desconocimiento sobre esta sencilla cirugía. Hoy quiero despejaros algunas dudas acerca de la vasectomía.
¿En qué consiste?
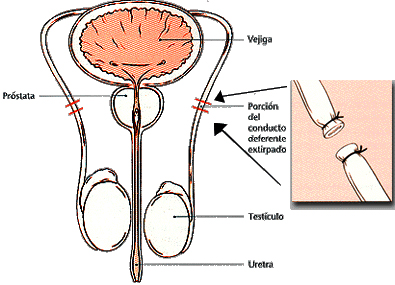
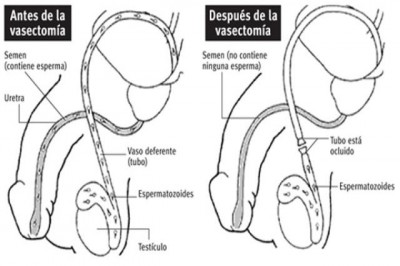
La vasectomía es una sección y ligadura de los conductos deferentes (o seminales), que conectan los testículos con el conducto eyaculador. Al cortar y posteriormente anudar estos conductos, el semen ya no contiene espermatozoides.
¿Cómo se realiza la intervención?
Ante todo yo os recomiendo realizarla en quirófano bajo condiciones ideales de asepsia (que debe incluir afeitado en la zona) y anestesia local, el urólogo realiza una pequeña incisión de 1 cm en el escroto, por donde se extraen los conductos deferentes. Una vez fuera, los conductos se cortan y se anudan. De esta forma, ambos extremos quedan ligados y separados entre sí. Anteriormente existían procedimientos donde no se realizaba sección en los conductos (vasectomía sin bisturí), pero este tipo de intervenciones ha quedado descartada porque aumentaba el porcentaje de fallos. Posteriormente, el urólogo vuelve a introducir los deferentes en el escroto y se procede a cerrar la herida con 2 o 3 puntos reabsorbibles. Esta intervención tarda aproximadamente unos 30 minutos.
¿Es reversible?
Hay que aclarar que toda vasectomía se realiza con ánimo de ser permanente, aunque en algunos casos puede ser reversible. El procedimiento quirúrgico para recuperar la fertilidad se conoce como vasovasostomía (o repermeabilización microquirúrgica) y es, literalmente, unir dos conductos separados (en este caso los deferentes) a través de visión microscópica.
Para poder establecer un porcentaje de éxito a la hora de recuperar la fertilidad tras esta intervención, es necesario tener en cuenta el tiempo de obstrucción: a menor tiempo transcurrido, más posibilidades de recuperar la fertilidad. Por debajo de los 5 años, es posible que el paciente recupere la fertilidad en un 98%, mientras que si el tiempo transcurrido supera los 15 años, este porcentaje se reduce alrededor de un 20%.
¿Afectará de algún modo a la actividad sexual?
Este es un temor común en los varones, no hay cambios perceptibles tras la vasectomía[1]: no afecta a la testosterona, no disminuye el deseo sexual, ni la capacidad de erección ni el orgasmo. En todo caso es probable que el paciente experimente una mejora, ya que podrá disfrutar de una sexualidad más espontánea y relajada, al no tener que preocuparse de un embarazo no deseado.
¿Cuándo puedo retomar mi actividad habitual después de la vasectomía?
Es recomendable no realizar ninguna actividad intensa durante la primera semana después de la operación. El paciente podrá regresar al trabajo tras unos días de reposo (de 2 a 5), es frecuente que nuestros pacientes se realicen la vasectomía un jueves, para volver al trabajo tras descansar el fin de semana.
Las relaciones sexuales podrán retomarse en cuanto el paciente se sienta recuperado, sin embargo tendrá que seguir empleando algún método anticonceptivo hasta que no se haya comprobado que la vasectomía haya sido exitosa mediante el espermiograma de control. Éste suele hacerse a los 3-4 meses (hay que hacer 20-25 eyaculaciones tras la vasectomía) para eliminar los espermatozoides residuales que están en la vesículas seminales.
¿Existe riesgo de embarazo tras la vasectomía?
La vasectomía es uno de los procedimientos anticonceptivos más eficaces, con una tasa de fallos muy reducida. La mayor parte de los embarazos tras una vasectomía se deben a la actividad sexual tras los primeros meses de la operación sin haber tomado ningún tipo de precauciones, como se ha indicado anteriormente. Tras estos meses, el porcentaje de embarazo disminuye drásticamente. Hay estadísticas que indican que a 1 de cada 10.000 varones vasectomizados se le repermeabiliza el conducto de forma natural.
¿Hay algún tipo de complicación en esta intervención?
Como hemos mencionado, la vasectomía no es una cirugía compleja, ya que en nuestros Centro de trabajo la hemos realizado en multitud de ocasiones de forma exitosa. Aunque no existe la intervención exenta de riesgos, podemos destacar que estos son pequeños: el sangrado es mínimo y no se precisa de hospitalización ni anestesia general.
Es recomendable no tomar anti-inflamatorios o medicamentos que afecten la coagulación de la sangre, como aspirina o ibuprofeno, al menos diez días antes de la operación para evitar el riesgo de sangrado. Como cualquier cirugía menor casi el post-operatorio y las medidas de reposo son lo más importante.
¿Qué ocurre con los espermatozoides después de la operación?
Como hemos mencionado previamente, los testículos siguen generando espermatozoides, que serán reabsorbidos por el organismo cuanto finaliza la vida útil de los mismos. Hay que tener en cuenta que los espermatozoides solo son el 1% del semen, por lo cual no se produce una disminución sensible del volumen en el mismo.
¿Protege contra Enfermedades de Transmisión Sexual (ETS)?
La vasectomía es un método anticonceptivo, pero no ofrece ningún tipo de protección contra ETS o VIH/SIDA, así que es necesario seguir empleando preservativo si no se tiene pareja estable.
¿Puede haber complicaciones a largo plazo?
Las investigaciones que relacionan la vasectomía con una mayor incidencia del cáncer de próstata arrojan datos inconsistentes, hoy por hoy no existen bases suficientes que justifiquen dejar de ofrecer y realizar este tipo de cirugía[2]. Así lo indica la Asociación Europea de Urología y ese es nuestro criterio a seguir.
[1] Evaluación de la satisfacción sexual masculina posterior a la vasectomía, (Evaluation of Male Sexual Satisfaction after Vasectomy)J.A. Arratia-Maqueo, J.R. Cortés-González, R. Garza-Cortés, L.S. Gómez-Guerra
[2] Factores de riesgo ambientales no dietéticos en el cáncer de próstata (Non Dietetic Environmental Risk Factors in Prostate Cancer) J. Ferrís-i-Tortajadaa, O. Berbel-Tornerob, J. Garcia-i-Castellc, J.A. López-Andreud, E. Sobrino-Najule, J.A. Ortega-Garcíaf.

